Wetenschap
Prevalentie
Onderzoek door asha (2008) laat zien dat dysfagie een veelvoorkomende aandoening is die het gevolg kan zijn van tal van pathologieën.
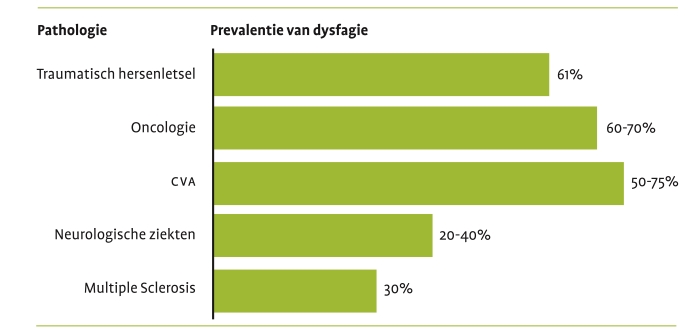
Bron: American Speech-Language-Hearing Association (2008), Mann et al. (2000), Nguyen et al. (2006), Nguyen et al. (2008)
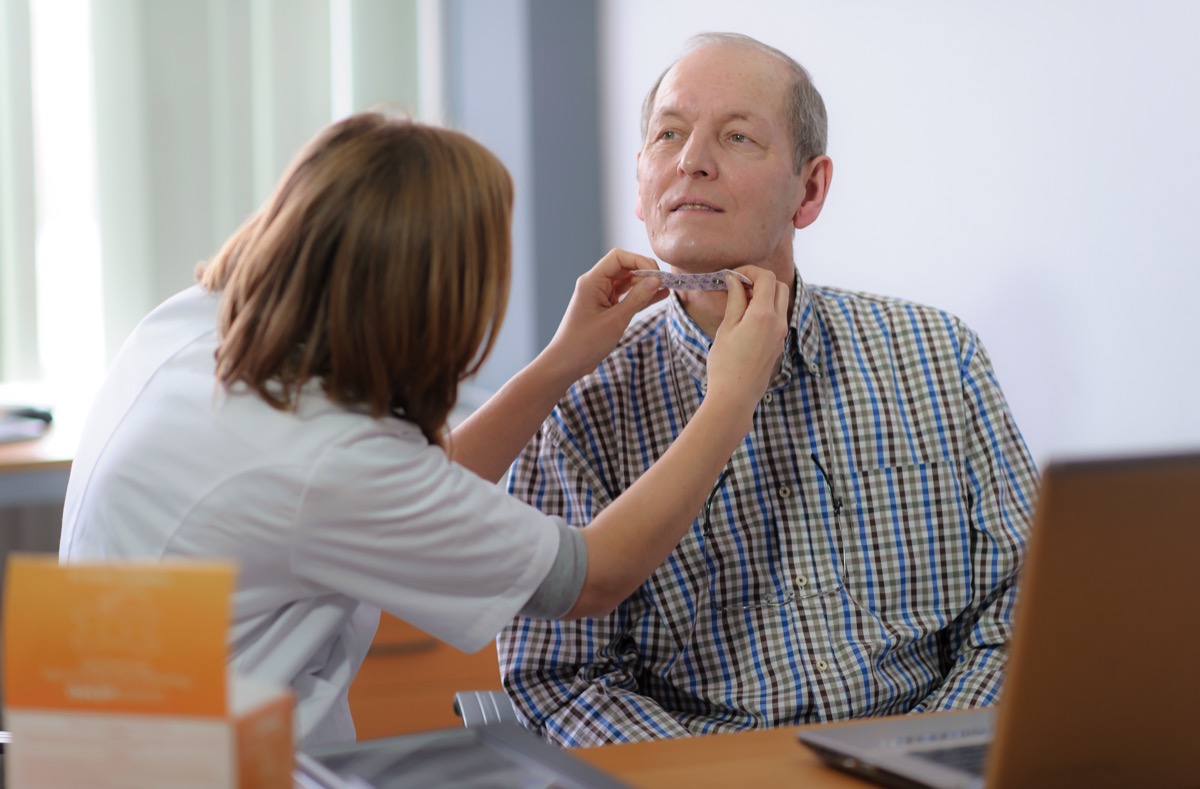
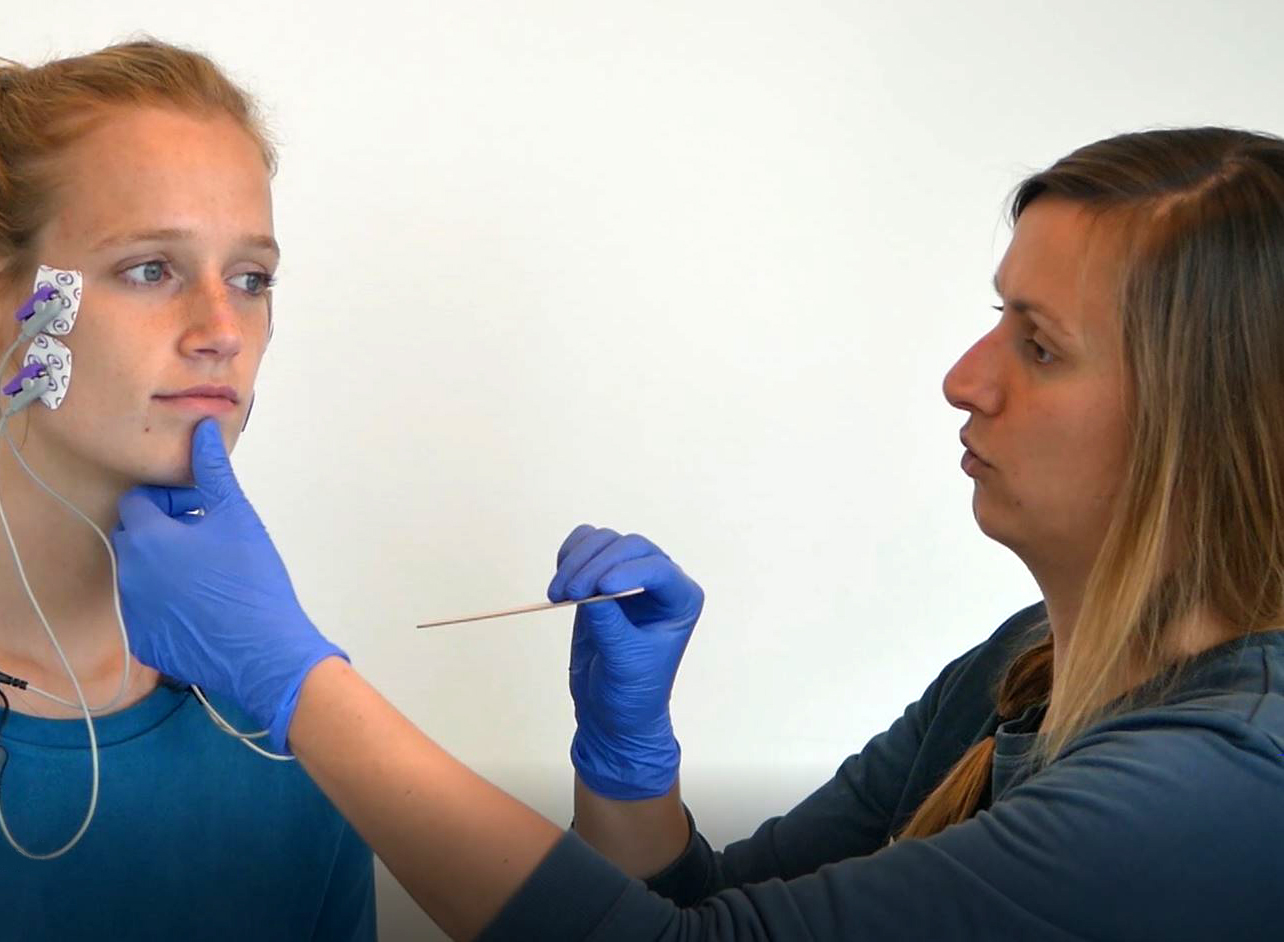
Surface electro-myography
Biofeedback met sEMG is geen zelfstandige behandelmethode. Het is een manier om bestaande oefeningen te ondersteunen (Daniels et al., 2008). De cliënt wordt niet beter door inzicht in de slikhandeling, maar door veelvuldig oefenen. De sEMG feedback en de computerspellen ondersteunen dit proces. Om deze reden wordt in het Engels vaak gesproken van adjunctive sEMG, oftewel toegevoegde sEMG.
Belangrijk om te beseffen is dat de hoogte van het sEMG signaal niet diagnostisch is, maar afhangt van allerlei factoren die niets met slikken te maken hebben. Ook de score in de spellen is niet diagnostisch: het kan voorkomen dat iemand met slikproblemen goed scoort, terwijl een proefpersoon zonder dysfagie juist slecht scoort (Groher & Crary 2016, Malloy et al. 2014, MCullough et al. 2012). De computerspellen zijn een manier om slikken te stimuleren. Door dit regelmatig te oefenen kan verbetering optreden.
Behandeling dysfagie
Als logopedisten slikproblemen behandelen, zijn slikoefeningen de meest voorkomende interventie. Archer et al. (2013) vroegen 136 logopedisten die CVA patiënten behandelen in het Verenigd Koninkrijk naar hun methode; 73% schreef regelmatig of altijd slikoefeningen voor, maar meestal niet volgens een gestructureerd protocol. Van Snippenburg et al. (2018) deden hetzelfde in Nederlandse Intensive Care Units (ICU’s); dysfagie scoorde 5 op een schaal van 5 in relevantie; 49% ICU’s hadden geen vaste behandelmethode, de overige 51% ICU’s gebruikten slikoefeningen.
Het idee dat oefenen kan helpen om de slikfunctie te verbeteren is niet nieuw. Carnaby et al. (2006) volgden drie groepen van elk 102 patiënten met dysfagie direct na een beroerte. Groep één kreeg vooral advies over voedingsaanpassing, groep twee volgde gedurende één maand drie keer per week een training over compensatiemethoden en kreeg instructies over veilig eten. Groep drie kreeg vijf keer per week een combinatie van veiligheids- en sliktraining. Groep drie had de beste uitkomsten voor terugkeer naar een normaal dieet en functioneel slikken. De veiligheidstraining had overigens ook een ander belangrijk effect: houding en compensatietraining leidden tot significant minder complicaties, met name longontsteking en minder heftige consequenties, zoals overlijden en verpleeghuisopnames.
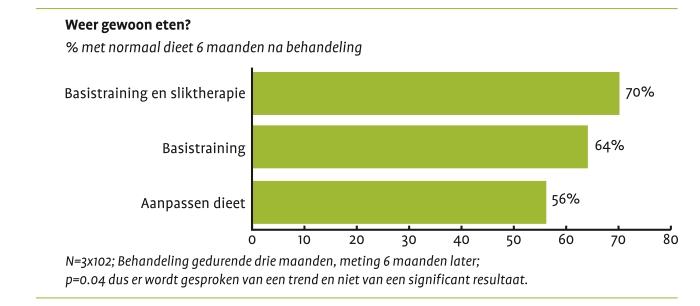
Bron: Carnaby et al. (2006)
Dysfagie oefeningen
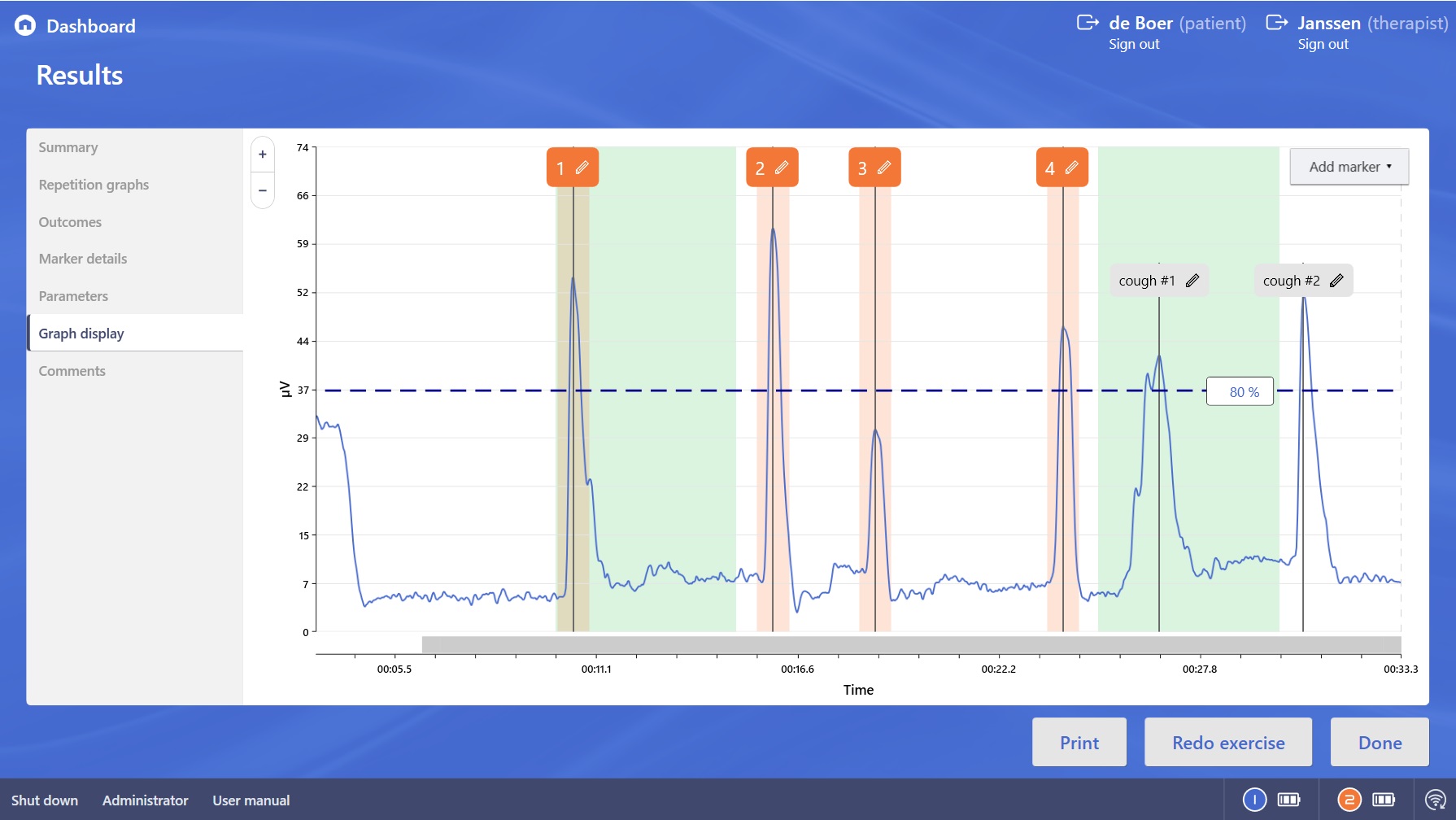
Zelfs de totale groep van 306 patiënten uit het hiervoor genoemde onderziek is niet groot genoeg om sluitend bewijs voor het effect van oefeningen te bieden. Langmore en Pisegna maakten in 2015 een overzicht van methodologisch zuivere onderzoeken voor dysfagie oefeningen (niet per se met ondersteunende sEMG). Bij slikoefeningen is er volgens hen bewijs voor het gebruik van de Mendelsohn Manoeuvre (McCullough et al., 2012) en er zijn aanwijzingen dat het trainen met een steeds moeilijker bolus effect heeft, maar hier is de methodologie niet zo scherp als gewenst. Langmore en Pisegna zien goede evidentie voor de Shaker Manoeuvre en ademhalingstraining (EMST) en negatieve evidentie voor krachtoefeningen met de tong bij oncologische patiënten. Benfield et al. (2018) zetten alle onderzoeken met gebruik van biofeedback bij dysfagie op een rijtje. Het overzicht vergelijkt verschillende oefeningen en visualisatiemethoden. Daarom moeten de conclusies van het onderzoek met voorzichtigheid worden bekeken. De tabel op de volgende pagina geeft alle onderzoeken op het gebied van sEMG weer. Als voorbeeld zijn de resultaten van het onderzoek van Crary et al. (2004) weergegeven.
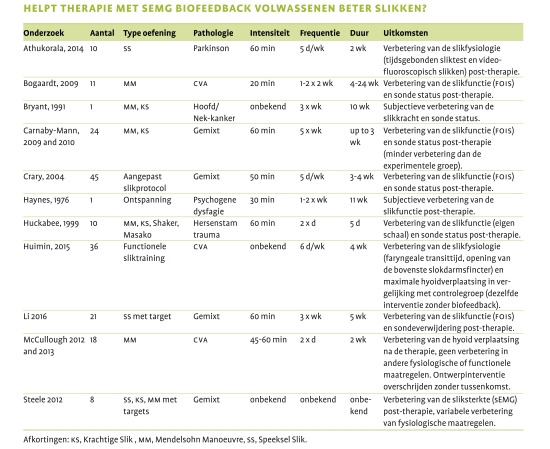
Bron: Aangepast van Benfield, Everton, Bath & England (2018)
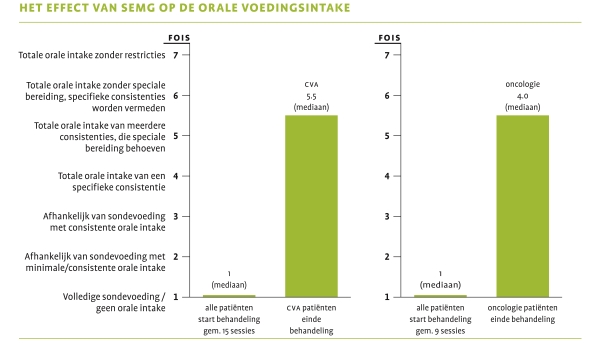
Bron: Crary et al. (2004)
Parkinson
Eén van de symptomen van de ziekte van Parkinson is Dysfagie. Dysfagie kan zich ontwikkelen naarmate het ziekteproces zich vordert. Sliktherapie met behulp van biofeedback is een behandelmethode die gekozen kan worden voor het behandelen van de slikstoornis. De SilverFit Rephagia kan hiervoor ingezet worden, maar nog maar weinig logopedisten hebben deze methode toegepast bij mensen met de ziekte van Parkinson (PD). Het onderzoek van Snoek (2019) is opgezet om inzicht te krijgen in de ervaringen van logopedisten met het gebruik van de SilverFit Rephagia bij mensen met de ziekte van Parkinson. Om de ervaringen te verzamelen zijn er semigestructureerde diepte-interviews afgenomen bij logopedisten werkzaam in verzorgings- en verpleeghuizen.
Door de therapeuten werd het als positief ervaren dat door middel van visualisaties op de SilverFit Rephagia de cliënt ziet dat er iets gebeurt wanneer hij slikt. Hierdoor raakt de cliënt gemotiveerd en wordt er sneller progressie geboekt binnen de revalidatie. Daarnaast dragen de visualisaties bij aan het vergemakkelijken van het uitleggen van de slik en door de biofeedback kan per sessie de progressie van de patiënt worden bijgehouden. Er werd geconcludeerd dat sliktherapie door middel van biofeedback voornamelijk toepasbaar is bij cliënten die nog niet in een vergevorderd stadium van het ziekteproces zitten.
Athukorala et al. (2014) beschrijven een onderzoek met tien patiënten met de ziekte van Parkinson. Zij gebruikten slikoefeningen met een combinatie van timing en kracht. Hun onderzoek laat verbeteringen zien in de snelheid van de slikrespons, het volume dat geslikt kan worden, de duur van de slik en de subjectieve kwaliteit van leven.
Huntington
Achtenzeventig procent van de mensen met de ziekte van Huntington (HD) hebben slikproblemen. Behandeling van de slikproblemen is voornamelijk gericht op compensatiestrategieën en slikadvies. Er is maar weinig wetenschappelijk onderzoek dat kijkt naar de behandeling van slikproblemen bij deze doelgroep. Het doel van het onderzoek van Kerkdijk et al. (2018) was om te kijken of de SilverFit Rephagia een geschikte behandelmethode is voor mensen met HD. Ook is er gekeken naar de ervaringen van deze cliënten met deze behandeling.
Zeven HD-cliënten van de dagbehandeling namen deel aan drie therapiesessies met de SilverFit Rephagia. Cliënten werden geobserveerd tijdens de sessies en naderhand geïnterviewd over hun ervaring. Uit de observaties kwam naar voren dat de therapie haalbaar is binnen de behandelingstijd en dat de sEMG stickers goed blijven zitten. Daarnaast is uit de interviews gebleken dat de visuele ondersteuning werd ervaren als een belangrijke meerwaarde. De cliënten waren erg enthousiast en ze gaven aan dat het programma ervoor zorgde dat ze meer gemotiveerd waren om te oefenen. Er werd geconcludeerd dat de SilverFit Rephagia een geschikte behandelmethode is voor HD-cliënten van de dagbehandeling.
Mendelsohn Manoeuvre
Galek et al. (2018) tonen aan dat het gebruik van sEMG op de Amerikaanse versie van de Rephagia het juist uitvoeren van een oefening sterk verbetert. Zowel voor de Mendelsohn Manoeuvre als voor de krachtige slik blijken deelnemers met sEMG feedback veel vaker in staat te zijn om de juiste beweging uit te voeren.
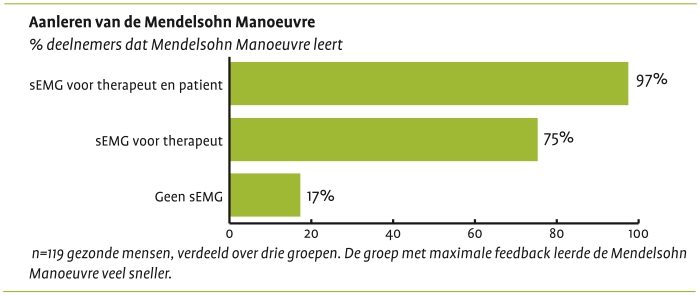
Bron: Galek et al. (2018)
Gecontroleerde slik
In de SilverFit Rephagia zit een nieuwe oefening, de 'Gecontroleerde slik'. Deze oefening is gebaseerd op recent onderzoek naar vernieuwde inzichten voor de revalidatie van dysfagie. In de literatuur verwijst men naar 'Skill based swallow'/'Skill based training'. De gecontroleerde slik training komt steeds vaker naar voren als een veelbelovende alternatieve benadering voor de revalidatie van dysfagie. Deze methode richt zich op het verbeteren van de precisie van de slikspieren en het bewust beheersen van de timing en kracht van het slikken (Huckabee et al., 2022). Uit het onderzoek van Athukorala et al. (2014) blijkt dat de participanten met de ziekte van Parkinson verbeteren in de neuromusculaire coördinatie, reactietijd, bewegingsplanning en snelheid dankzij de gecontroleerde slik training met oppervlakte-elektromyografie (sEMG) en biofeedback. Deze aanpak biedt patiënten waardevolle real-time feedback en geeft hen inzicht in hun eigen slik gedrag. In het onderzoek van Benfield et al. (2023) werd er gekeken naar de gecontroleerde slik training met sEMG-biofeedback bij patiënten met een acute beroerte. Hoewel de resultaten niet statistisch significant waren, werd er in de biofeedbackgroep een trend waargenomen in de richting van een grotere verbetering van de slikfunctie (wat leidde tot minder luchtweginfecties), het functioneren en de ernst van de symptomen.
VG-sector
Helmhout (2018) deed onderzoek naar de inzet van de SilverFit Rephagia voor mensen met een verstandelijke beperking en laat zien dat ook mensen met zeer beperkte cognitieve capaciteiten dankzij de computerspellen slikoefeningen kunnen uitvoeren.
Orale oefeningen
Het wetenschappelijke beeld betreffende de effectiviteit van orale oefeningen om het slikken te trainen is wisselend. Op basis van enkele veelbelovende gepubliceerde voorbeelden zijn een aantal orale oefeningen ten behoeve van het slikken opgenomen in de SilverFit Rephagia. De logopedist kan deze oefeningen naar eigen inzicht gebruiken.
Literatuur
- American Speech-Language-Hearing Association (asha) (2008). Communication Facts: Special Population: Dysphagia.
- Archer, S.K., Wellwood, I., Smith C.H., & Newham, D.J. (2013).
- Dysphagia therapy in stroke: a survey of speech and language therapists. International Journal of Language and Communication Disorders, 48(3), 283-296.
- Athukorala, R.P., Jones, R.D., Sella, O., & Huckabee, M. (2014).
- Skill Training for Swallowing Rehabilitation in Patients With Parkinson’s Disease. Archives of Physical Medicine and Rehabilitation, 95(7), 1374-1382.
- Benfield, J.K., Everton, L.F., Bath, P.M., & England, T.J. (2018). Does Therapy With Biofeedback Improve Swallowing in Adults With Dysphagia? A Systematic review and Meta- Analysis. Archives of Physical Medicine and Rehabilitation.
- Benfield, J. K., Hedstrom, A., Everton, L. F., Bath, P. M., & England, T. J. (2023). Randomized controlled feasibility trial of swallow strength and skill training with surface electromyographic biofeedback in acute stroke patients with dysphagia. Journal of Oral Rehabilitation, 50(6), 440-451.
- Boogaardt, H.C., Grolman, W., & Fokkens, W.J. (2009). The use of biofeedback in the treatment of chronic dysphagia in stro- ke patients. Folia Phoniatrica et Logopaedica, 61, 200-205.
- Bryant, M. (1991). Biofeedback in the treatment of a selected dysphagic patient. Dysphagia, 6, 140-144.
- Carnaby, G., Graeme, J.H., & Pizzi, J. (2006). Behavioural intervention for dysphagia in acute stroke: a randomized controlled trial. Lancet Neural, 5(1), 31-37.
- Carnaby-Mann G.D., & Crary M.A. (2009). A case-control evaluation of the McNeill dysphagia therapy program (mdtp). Dysphagia, 24, 451.
- Carnaby-Mann G.D., & Crary M.A. (2010). McNeill Dysphagia Therapy Program: a case control study. Archives of Physical Medicine and Rehabilitation, 91(5), 743-749.
- Crary, M.A., Carnaby-Mann, G.D., Groher, M.E., & Helseth, E. (2004). MA: Functional Benefits of Dysphagia Therapy Using Adjunctive sEMG Biofeedback. Dysphagia, 19(3), 160-164.
- Crary, M.A., & Groher, M.E. (2000). Basic Concepts of Surface Electromyographic Biofeedback in the Treatment of Dysphagia: A Tutorial. American Journal of Speech- Language Pathology, 9, 116-125.
- Daniels, S.K., & Huckabee, M. (2008). Dysphagia following stroke. San Diego, CA: Plural Publishing.
- Ekberg, O., Hamdy, S., Woisard, V., Wuttge-Hannig, A. & Ortega, P. (2002). Social and psychological burden of dysphagia: its impact on diagnosis and treatment. Dysphagia, 17(2), 139-146.
- Galek, K.E., Bice, E., Smith-Gagen, J., & Allen, K. (2018). Training and visual feedback increase the intensity of effortful swallows in healthy normals.
- Groher, M.E., & Crary, M.A. (2015). Dysphagia: Clinical Manage- ment in Adults and Children (2nd ed.). St. Louis: MO: Elsevier Health Sciences.
- Haynes, S.N. (1976). Applications of EMG in clinical and sports medicine. Electromyographic biofeedback treatment of a woman with chronic dysphagia. In C. Steele (Ed.), Applications of EMG in clinical and sports medicine (pp. 121-126). InTech Publishing.
- Helmhout, S. (2018). Fitness voor het Slikken. Logopedische behandeling van slikstoornissen bij volwassenen met een verstandelijke beperking door biofeedback: werkt het?
- Holden, M.K. (2005). Virtual Environments for Motor Rehabilitation: Review. Cyberpsychology & Behavior, 8(3), 187-212; discussion 212-219.
- Huckabee, M.L., & Cannito, M.P. (1999). Outcomes of a swallowing Rehabilitation in chronic brainstem dysphagia; a retrospective evaluation. Dysphagia, 14, 93-109.
- Huckabee, M. L., Flynn, R., & Mills, M. (2023). Expanding rehabilitation options for dysphagia: skill-based swallowing training. Dysphagia, 38(3), 756-767.
- Huimin, Z., Yongchao, Y., Jiang, R., Liu, L., Wang, Y., Shao, W., & Zhang, J. (2015). Effect of surface electromyographic biofeedback on the pharyngeal phase activities in patients with dysphagia after stroke. Chinese Journal of Cerebrovascular Diseases, 12, 572-576.
- Li, C.M., Lee, H.Y., Hsieh, S.H., Wang, T.G., Wang, H.P., & Chen, J. (2016). Development of innovative feedback device for swallowing therapy. Journal of Medical and Biological Engineering, 36, 357-368.
- Li, C.M., Wang, T.G., Lee, H.Y., Wang, H.P., Hsieh, S.H., Chou, M., & Jason Chen, J.J. (2016). Swallowing Training Combined With Game Based Biofeedback in Poststroke Dysphagia. Archives of Physical Medicine and Rehabilitation, 8(8), 773-339.
- Kays, S., & Robbins, J., (2006). Effects of Sensorimotor Exercise on Swallowing Outcomes relative to Age and Age-Related Disease. Seminars in Speech and Language, 27(4), 245.
- Kerkdijk, E., van der Laak, M., Nieuwkamp, M., Zwaagstra, Y., & van Dusseldorp, L. (2018). H36 Applicability of and experience with SilverFit Rephagia by patients with Huntington’s disease in day care. Journal of Neurology, Neurosurgery & Psychiatry, 89, A79-A80.
- Lim, K.B., Lee, H.J., Lim, S.S., & Choi, Y.I. (2009). Neuromuscular electrical and thermal-tactile stimulation for dysphagia caused by stroke: a randomized control trial. Journal of Rehabilitation Medicine, 41(3), 174-178.
- Langmore, S.E., & Pisegna, J.M. (2015). Efficacy of exercises to rehabilitate dysphagia: A critique of the literature. International Journal of Speech-Language Pathology, 17(3), 222-229.
- Malloy, J.R., Valentin, J.C., Hands, G.L., Stevens, C.A., Langmore, S.E., Noordzij, J.P., & Stepp, C.E. (2014). Visuomotor control of neck surface electromyography in Parkinson’s disease. NeuroRehabilitation, 35(4), 795-803.
- Mann, G., Hankey, G.J., & Cameron, D.(2000). Swallowing disorders following acute stroke: prevalence and diagnostic accuracy. Cerebrovascular Diseases, 10(5), 380-386.
- McCullough, G.H., Kamarunas, E., Mann, G.C., Schmidley, J.W., Robbins, J.A., & Crary, M.A. (2012). Effects of Mendelsohn Maneuver on Measures of Swallowing Duration Post Stroke. Top Stroke Rehabilitation, 19(3), 234 -243.
- McCullough, G.H., & Kim, Y. (2013). Effects of Mendelsohn Maneuver on Extent of Hyoid Movement and UES Opening Post-Stroke. Dysphagia, 28(4), 511-519.
- Medicare (2001-2002). Data from Medicare Standard Analytic File.
- Nguyen, N.P., Frank, C., Moltz, C.C., Vos, P., Smith, H.J., Bhamidipati, P.V., … Sallah, S. (2006). Aspiration rate follo- wing chemoradiation for head and neck cancer: an underreported occurrence. Radiotherapy and Oncology, 80(3), 302-306.
- Nguyen, N.P., Moltz, C.C., Frank, C., Vos, P., Smith, H.J., Karlsson, U., … Sallah, S. (2008). Long-term aspiration following treatment for head and neck cancer. Oncology, 74(1-2), 25-30.
- Van Snippenberg, W., Kröner, A., Flim, M., Hofhuis, J., Buise, M., Hemler, R., & Spronk, P. (2018). Awareness and Management of Dysphagia in Dutch Intensive Care Units: A Nationwide Survey. Dysphagia.
- Snoek, D. (2019). Ervaringen van logopedisten met het gebruik van SilverFit Rephagia bij patiënten met de ziekte van Parkinson (Unpublished Bachelor’s thesis). Hanzehogeschool Groningen University of Applied Sciences.
- Spronk, L.E.J., Lut, J., Dekker, E., Jansen, M., van Munster, B., Lemmens, J., Kröner, A., & Spronk, P.E. (2017). Dysphagia is severely under recognized in hospitalized patients. Gepresenteerd op congres Topics in IC, Lunteren.
- Steele, C.M., Bennett, J.W., Chapman-Jay, S., Polacco, R.C., Molfenter, S.M., & Oshalla, M. (2012). Electromyography as a Biofeedback Tool for Rehabilitating Swallowing Muscle Function. In C. Steele (Ed.), Applications of EMG in clinical and sports medicine (pp. 311-328). [Chapter 19] InTech Publishing.
- Stepp, C.E. (2012). Surface Electromyography for Speech and Swallowing Systems: Measurement, Analysis, and Interpretation. Journal of Speech, Language, and Hearing Research, 55(4), 1232-1246.
- Stepp, C.E., Britton, D., Chang, C., Merati, A.L., & Matsuoka, Y. (2011). Feasibility of game-based electromyographic bio- feedback for dysphagia rehabilitation. In 5th International ieee/embs Conference of Neural Engineering (pp. 233-236).
 Nederlands
Nederlands  English
English  Français
Français  Deutsch
Deutsch